Door Robert Mouton, bestuursadviseur en Guus Schrijvers, gezondheidseconoom.
De auteurs van dit artikel hadden het genoegen een ronde tafelgesprek te hebben met David Baden, SEH-arts en voorzitter van de Nederlandse Vereniging van Spoedeisende Hulp Artsen (NVSHA) en Marcel Levi, internist, voorzitter van de Nederlandse Organisatie voor Wetenschappelijk Onderzoek (NWO) en o.a. hoogleraar geneeskunde, publicist en voormalig zorgbestuurder. Dit artikel is een omgewerkte samenvatting van dit gesprek.
24/7 openstelling van alle SEH posten versus gerichte capaciteitsplanning
Was het gebruikelijk om de historisch gegroeide spreiding van spoedeisende hulp posten (seh-posten) alle 24/7 open te stellen voor het geval zich spoedpatiënten zouden melden, die tijd is voorbij. Op veel plaatsen is dat besef en de daaropvolgende actie echter nog niet doorgedrongen. Er zijn plaatselijke belangen en machtsverhoudingen die dat tegenhouden.
Die vorm van zorgaanbod is niet meer vol te houden, al is het maar om één doorslaggevende reden: er zijn onvoldoende medewerkers meer die deze posten kunnen bezetten: de stijgende zorgvraag gecombineerd met de daling aan personeelscapaciteit dwingt om nieuwe oplossingen te zoeken die continuïteit van spoedzorg wel garanderen. Schaarste leidt dan tot maatregelen: tot efficiency en planning. En waar gepland wordt, doemt in het historisch gegroeide landschap een privaat-publieke worsteling op: wie plant er, wat zijn aanvaardbare normen, hoe is de besluitvorming en de inspraak te regelen, hoe is financiering te borgen, is het te voorkomen dat hele ziekenhuizen in de slibstream van een SEH-sluiting kopje onder gaan, etc.? Eerder verschenen in de Nieuwsbrief artikelen hierover (zie bijvoorbeeld, hier, hier en hier).
Aanbod en Vraag: verschillende beginpunten, maar met één eindpunt
Wie de continuïteit van zorgbehoefte centraal stelt, gaat uit van een veronderstelde vraag. Die is in stedelijke gebieden anders dan in landelijke gebieden. Daarbij kan gekeken worden naar aspecten zoals het type zorgvraag, de grootte van de SEH-post, de toegankelijkheid in rijtijd en openstelling en mate van specialisatie. Wie van continuïteit van zorgaanbod uitgaat, zoekt naar de optimale benutting van personele en materiële capaciteit, aantal opnamen in het ziekenhuis en, als opsplitsing van posten mogelijk is (zie verderop), de nabijheid van andere ziekenhuizen. Het zorgaanbod zal in de nabije toekomst leidend zijn, zoals hierboven al aangegeven: de vraag wordt geleid.
Om (lokaal) de benodigde capaciteit te bepalen is ook van belang hoe de SEH ingebed is in de (lokale) keten van acute zorg, met name op het gebied van huisartsenzorg (HAP’s), Digitale Zorg en zelftriage (zie alhier en hier). Dan is telkens de vraag: wat kan voor welke bevolking elke SEH bieden? Dit dwingt vervolgens tot het opzetten van een beleidsbril die eigenlijk niet geïsoleerd door de plaatselijke of regionale stakeholders kan worden opgezet: zij hebben immers allen hun belangen. Het vergt een positie en de moed om te kunnen stellen dat sommige SEH-posten, met name bij ANW-diensten, niet nodig zijn. Let wel, niet omdat ze op zichzelf niet rendabel in termen van financiën zijn, maar in termen van benutte personeelscapaciteit in het zorgveld. Twee opmerkingen hierbij. In de eerste plaats zal de plaatselijke businesscase uit moeten maken of er sprake is van een verstandige keuze. Uit een algemene uitspraak of een breed onderzoek over de noodzaak van concentratie is het lastig conclusies trekken (zie bijvoorbeeld hier en hier) : je kunt er niet bij voorbaat van uitgaan dat concentratie personeelsproblemen oplost. In de tweede plaats: er zijn echter gevalideerde data uit bijvoorbeeld Amsterdam die tonen dat het tussen 23.00 uur en 10.00 uur niet zo druk is op 6 verschillende SEH posten die redelijk dicht bij elkaar liggen (figuur) . Er is dus wel alle aanleiding om tenminste goed lokaal onderzoek te doen en scenario’s te ontwerpen.
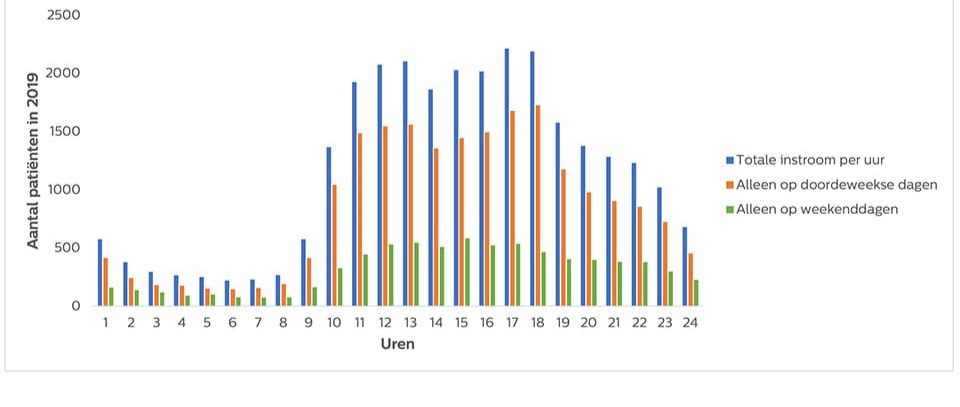
Wellicht dat ook op grond van een bedrijfskundige analyse het optimum van een schaalgrootte voor een SEH-post als leidraad is te ontwerpen. Patiëntenstromen worden echter ook door andere bewegingen beïnvloed dan demografie en toename van bijvoorbeeld multimorbiditeit bij ouderen. Het komt dus telkens aan op lokale analyse en regionale durf en commitment om tot optimale benutting van capaciteit te komen. Denk aan de inzet en functie van ROAZ-en en de regioplannen (zie hier en hier).
Daarbij zal overigens ook gedacht kunnen worden aan onconventionele oplossingen: waarom moet een SEH-patiënt ook in hetzelfde ziekenhuis behandeld (geopereerd) worden? Denk aan een gebroken heup of een longontsteking? Waarom moeten er elf traumacentra zijn? Waarom moeten alle UMC’s een SEH hebben? Verdere afstemming van lokaal, regionaal en landelijk SEH- en HAP-beleid is, zoals hierboven geïmpliceerd, echt noodzakelijk. De komst van spoedpleinen is ook een goede trend, mits regionaal goed ingebed met de capaciteitsverdeling.
Bekostiging op beschikbaarheid
Op dit moment is de PxQ-bekostiging (prijs x hoeveelheid) in de ziekenhuiszorg, dus ook op de SEH, bepalend. DBC’s worden geopend: de zorgpaden ingezet en het ziekenhuistraject volgt daaruit. Dit betekent een strak geordend huwelijk tussen de SEH en de rest van het ziekenhuis: het kan niet eens los van elkaar gezien (zie alhier). 40% van de ziekenhuiszorg is dan ook afhankelijk van de SEH-instroom (zie alhier) en het overgrote deel van de kliniek is er uit afkomstig. Dit zijn niet alleen ongewenste prikkels, maar in een op regionaal beleid afgestemde capaciteit en met landelijke normen is een beschikbaarheidsbekostiging logischer (zie alhier). Deze bekostiging zal ook tot andere afwegingen van ziekenhuisbesturen leiden.
Besluitvorming
Op dit moment ligt de besluitvorming van de plaats en de capaciteit – onder de PxQ- bekosting – van de SEH-post bij het desbetreffende ziekenhuisbestuur. Zij zijn eindverantwoordelijk, zij het dat via de AMVB acute zorg (zie alhier) de belangrijkste stakeholders wel moeten instemmen. Gelet op de noodzaak tot spreiding van capaciteit ligt het voor de hand om deze eindverantwoordelijkheid niet in het private domein, maar in het publieke domein te beleggen: waar planning plaatsvindt, de beschikbaarheidsfinanciering wordt uitgevoerd en waar de inspraak van de (lokale) bevolking democratisch is ingebed (zie ook dit artikel). Het gaat tenslotte om een rechtvaardige verdeling van schaarse acute zorg.
Het parlement zou zich in deze alleen op hoofdlijnen moeten richten en niet op individuele casussen. Op dit moment spelen in zes regio’s vraagstukken (zie alhier) over de sluiting of minimalisering van SEH’s, bestaat de zojuist genoemde AMVB, maar roept het parlement op instigatie van de lokale politiek of burgerij (terecht) telkens de minister op tot ingrijpen, terwijl deze dat niet kan. Dit leidt tot patstelling en vertraging.
Conclusie
De huidige manier van organiseren en de daarbij behorende governance van de SEH is onherroepelijk onhoudbaar in de toekomst. Het uitgangspunt moet zijn om goed beredeneerde capaciteitsplanning in te voeren waarbij organisatie, bekostiging en bestuurlijke inbedding drastisch zullen moeten wijzigen. Dit is een belangrijke opdracht voor de volgende regeerperiode en zal opgenomen moeten worden in het IZA 2.0.
Met dank aan David Baden en Marcel Levi
Zoektermen op internet:
Robert Mouton, Guus Schrijvers, Marcel Levi, David Baden, acute zorg, capaciteitsplanning, SEH, bekostiging, beschikbaarheid, schaarste, ziekenhuizen, spoedzorg, zorgaanbod



